Im Wartezimmer riecht es nach frisch gewischtem Boden und einer leichten Spur Desinfektionsmittel. Jemand blättert in einer zerfledderten Zeitschrift, eine Uhr tickt zu laut an der Wand. Draußen schiebt sich ein grauer Vormittag über die Stadt, drinnen wartet Anna auf ihren Namen. Nur ein „Routine-Check“, wie ihr Hausarzt gesagt hatte. „Zur Sicherheit mal ein Lungen-CT, Sie haben ja lange geraucht.“ Anna hat innerlich die Augen verdreht, unterschrieben, genickt. Und jetzt sitzt sie hier, mit einem dünnen Papierhemd im Schoß und der vagen Angst, dass dieser Termin ihr Leben in ein Davor und Danach spalten könnte.
Wenn ein Bild mehr erzählt als eine Diagnose
Viele Menschen glauben, ein Lungen-CT sei eine Art Suchscheinwerfer, der nur nach einem einzigen Feind Ausschau hält: Lungenkrebs. Doch die Wahrheit ist viel komplexer, beinahe poetischer – und manchmal gnadenlos ehrlich. Ein CT ist kein enger Tunnelblick, sondern eher ein riesiges Panoramafenster in den Körper. Es zeigt nicht nur, wie die Lunge atmet, sondern auch, wie still andere Organe bereits um Hilfe rufen.
Radiologinnen und Radiologen sprechen von „Zufallsbefunden“. Das klingt harmlos, fast beiläufig – wie eine heruntergefallene Münze, die man zufällig unter dem Sofa findet. Aber diese Zufallsbefunde können zu kleinen Aufschreien im Bild werden: verdickte Lymphknoten, winzige Schatten an der Schilddrüse, auffällige Strukturen an Leber oder Nebennieren. Es sind versteckte Warnsignale, leise, aber deutlich, wenn man weiß, wo man hinschauen muss.
In den letzten Jahren hat sich langsam herumgesprochen, dass ein Lungen-CT viel mehr verrät, als man auf den ersten Blick erwartet. Besonders in Vorsorgeprogrammen für Menschen mit hohem Risiko – langjährige Raucherinnen, ehemalige Raucher, Menschen mit starker familiärer Vorbelastung – tauchen immer wieder Befunde auf, die gar nichts mit der Lunge selbst zu tun haben. Und genau darin liegt eine stille Revolution: Die Lungenaufnahme als früher Warnruf für andere Krebserkrankungen.
Mehr als nur Schatten: Was Radiologen wirklich sehen
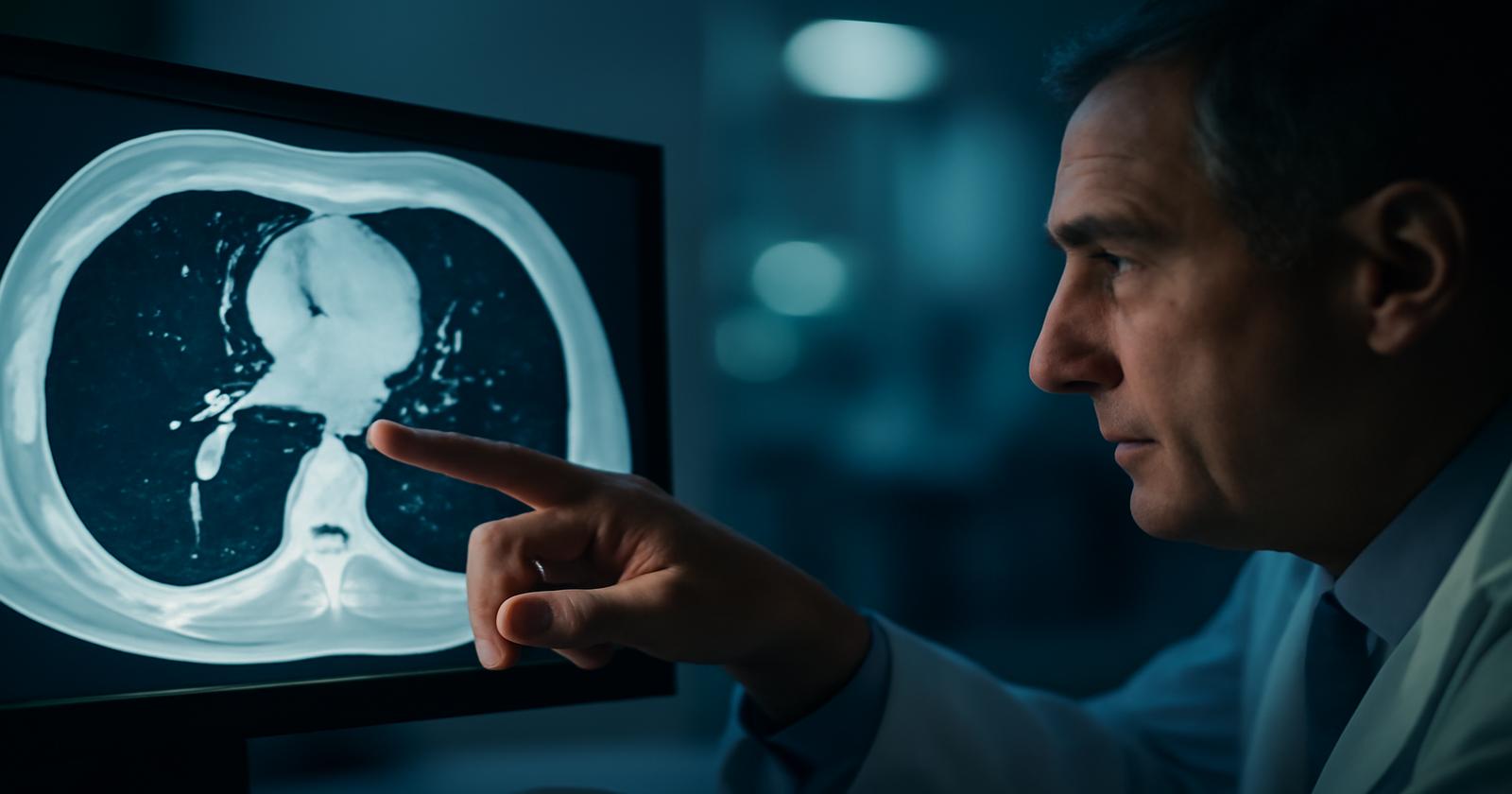
Wenn Anna später auf dem schmalen Untersuchungstisch liegt, die Hände über dem Kopf, das leise Surren des CT-Rings über sich, sieht sie nur die weiße Decke. Der Radiologe hingegen sieht eine Art Landkarte. Schicht um Schicht fliegen virtuelle „Scheiben“ durch ihren Körper, millimeterfein aufgelöst. Jeder Pixel ein Puzzleteil der Geschichte, die ihr Körper gerade erzählt.
Was auf den ersten Blick wie eine grau-weiße Landschaft wirkt, ist in Wirklichkeit hoch strukturierte Information. Dort, wo gesunde Lungen voller Luft schwarz erscheinen, tauchen mögliche Tumoren als hellere Knoten auf. Aber gleich daneben liegen die mediastinalen Lymphknoten, Teile der Schilddrüse, die oberen Abschnitte der Leber, die Nebennieren, manchmal sogar ein Blick auf die Brustgewebe bei Frauen – alles im selben Bildausschnitt.
Die Kunst besteht nun darin, diese Details nicht zu übersehen. Moderne Radiologie ist weniger ein Blick durchs Schlüsselloch und mehr ein aufmerksames, systematisches Durchwandern eines Gebirges aus Daten. Jede Verdickung, jede Asymmetrie, jeder kleine Fremdkörper im Gewebe kann ein Hinweis sein. Oft sind es nur millimetergroße Veränderungen – viel zu klein, um Symptome zu verursachen, aber groß genug, um einen Tumor im frühesten Stadium zu verraten.
So kann ein Lungen-CT zum ersten Hinweis auf:
- Schilddrüsenknoten oder Schilddrüsenkrebs
- Metastasen in Leber oder Nebennieren
- Vergrößerte Lymphknoten, die auf Lymphome oder andere Krebserkrankungen hinweisen
- Frühe Zeichen von Brustkrebs im oberen Brustbereich
Für Patientinnen und Patienten klingt das zunächst nach einem Albtraum: Man kommt wegen eines Verdachts, geht aber mit einem ganz anderen wieder hinaus. Doch in der Onkologie ist Zeit oft der entscheidende Verbündete. Ein früher, wenn auch unerwarteter Hinweis kann Jahre an Lebenszeit bedeuten.
Versteckte Warnsignale: Der stille Wert des Zufalls
Der Begriff „Zufallsbefund“ ist eigentlich irreführend. Nichts an einem CT-Bild ist wirklich zufällig. Die Technik folgt einer klaren Logik, die Auswertung einem strukturierten Blick. Was wir Zufall nennen, ist eher ein Nebeneffekt der Genauigkeit. Man sucht nach Lungenkrebs – und findet eine andere Geschichte, die sich leise in den Körper eingeschrieben hat.
Stellen wir uns zum Beispiel vor, der Radiologe entdeckt in Annas Lungen-CT einen kleinen Knoten an der Nebennierenrinde. Unauffällig, hell, nur ein paar Millimeter groß. Für sich genommen nichts Dramatisches – aber im Zusammenspiel mit ihrem Risikoprofil könnte er Anlass sein, gezielt weiter zu untersuchen. Vielleicht ist es eine harmlose Zyste. Vielleicht ein gutartiger Knoten. Oder eben doch der frühe Hinweis auf eine andere Krebserkrankung, die sonst erst Jahre später sichtbar geworden wäre.
Ähnlich ist es mit vergrößerten Lymphknoten. Sie können auf eine banale Entzündung hinweisen – oder auf ein Lymphom, eine Leukämie, Metastasen unbekannter Herkunft. Ohne das Lungen-CT wären sie unsichtbar geblieben, tief in der Brust verborgen. Im Bild aber heben sie sich plötzlich ab wie Wächter an den inneren Wegen des Immunsystems.
Diese „versteckten Warnsignale“ machen Lungen-CTs zu einem zweischneidigen Schwert. Auf der einen Seite der große Gewinn: Krebsarten werden früher erkannt, Therapien können rechtzeitig beginnen. Auf der anderen Seite die Last der Unsicherheit: Nicht jeder gefundene Knoten ist gefährlich, nicht jede Auffälligkeit wird tatsächlich zur Bedrohung. Und doch bleibt das Fragezeichen im Raum – dieses leise „Was, wenn?“
Zwischen Chance und Überdiagnose
Mit der wachsenden Auflösung von CT-Geräten steigt auch die Zahl der entdeckten Kleinstbefunde. Aus medizinischer Sicht ist das ein Segen – aber es stellt Ärztinnen und Patienten auch vor schwierige Entscheidungen. Muss wirklich jeder winzige Knoten abgeklärt werden? Ab wann wird eine Therapie mehr Belastung als Nutzen? Und wo verläuft die Grenze zwischen sinnvoller Vorsorge und Überdiagnose?
Die Antwort liegt in der Kunst, Befunde im Kontext zu sehen: Alter, Vorerkrankungen, Risikofaktoren, Laborwerte, Familiengeschichte. Ein kleiner Fleck im CT ist nicht automatisch eine Katastrophe, sondern ein Puzzleteil in einem größeren Bild. Manchmal genügt es, nach einigen Monaten erneut zu schauen, ob sich etwas verändert hat. Manchmal ist eine Biopsie nötig. Und manchmal darf man den Schatten auch ziehen lassen, weil er harmlos bleibt.
Was ein Lungen-CT alles verraten kann – und wo die Grenzen liegen
Um besser zu verstehen, wie breit das Spektrum der „versteckten Hinweise“ wirklich ist, hilft ein Blick auf die verschiedenen Regionen, die ein Lungen-CT typischerweise miterfasst. Die folgende Tabelle zeigt ausgewählte Strukturen und mögliche Auffälligkeiten, die auf andere Krebserkrankungen hindeuten können.
| Bereich / Organ | Mögliche Auffälligkeit | Mögliche Bedeutung |
|---|---|---|
| Mediastinale Lymphknoten | Vergrößerung, veränderte Form oder Dichte | Hinweis auf Lymphom, Metastasen, Leukämie oder entzündliche Prozesse |
| Schilddrüse (teilweise sichtbar) | Knoten, Asymmetrien, Verkalkungen | Schilddrüsenknoten, selten Schilddrüsenkrebs, Abklärung per Ultraschall |
| Leberoberkante | Rundliche Herde, Dichteunterschiede | Gutartige Zysten, Hämangiome oder Metastasen anderer Tumoren |
| Nebennieren | Vergrößerungen, Knoten | Gutartiges Adenom, hormonaktive Tumoren oder Metastasen |
| Knochen (Wirbel, Rippen) | Läsionen, Aufhellungen, Verdichtungen | Hinweis auf Knochenmetastasen verschiedener Primärtumoren |
| Brustwand / oberes Brustgewebe | Knoten, Einziehungen, Unregelmäßigkeiten | Möglicher Hinweis auf Brustkrebs, weitere Abklärung mit Mammographie/MRT |
Wichtig ist: Ein Verdacht im CT ist noch keine Diagnose. Er ist eher wie ein Wegweiser in einem unbekannten Wald: Er zeigt eine Richtung, aber nicht das gesamte Ziel. Weitere bildgebende Verfahren – Ultraschall, MRT, Spezial-CT, manchmal eine Biopsie – sind nötig, um aus den leisen Signalen klare Antworten zu formen.
Warum manche Tumoren trotzdem unsichtbar bleiben
Trotz aller technischen Fortschritte ist ein Lungen-CT kein Alleskönner. Bestimmte Tumorarten liegen außerhalb des typischen Bildfeldes, etwa im Unterbauch oder im Gehirn. Andere sind in frühen Stadien so klein oder so unauffällig, dass sie sich im Grau des Bildes verstecken. Wieder andere verraten sich eher durch Laborwerte oder Symptome als durch Bildgebung.
Die Gefahr eines trügerischen Sicherheitsgefühls ist real: Nur weil ein Lungen-CT „unauffällig“ ist, bedeutet das nicht, dass man generell „komplett krebsfrei“ ist. Die Untersuchung ist ein mächtiges Werkzeug – aber eben nur eines in einem ganzen Werkzeugkasten aus Vorsorge, Diagnostik und Achtsamkeit für den eigenen Körper.
Wie sich der Blick auf Vorsorge gerade verändert
Früher war die Krebsdiagnostik oft reaktiv: Man wartete, bis Symptome auftraten – Schmerzen, Husten, Blutungen, Gewichtsverlust – und suchte dann nach der Ursache. Heute beginnt sich dieser Ansatz zu verschieben. Besonders bei Menschen mit hohem Risiko werden immer öfter strukturierte Vorsorgeprogramme diskutiert, in denen Lungen-CTs eine zentralere Rolle spielen.
In einigen Ländern wird das Low-Dose-Lungen-CT bereits als Screening-Instrument für langjährige Raucher empfohlen. Studien zeigen, dass so Lungenkrebs deutlich früher entdeckt und Sterblichkeit gesenkt werden kann. Doch mit jedem dieser CTs öffnet sich eben auch der Blick auf andere mögliche Tumoren – manchmal wie ein unbeabsichtigter, aber wertvoller Nebeneffekt.
Das wirft neue Fragen auf: Sollten Radiologinnen gezielt auch nach anderen Krebsarten Ausschau halten, wenn sie ein Lungen-CT auswerten? Wie streng sollten Leitlinien festlegen, was berichtet werden muss und was man als „wahrscheinlich harmlos“ einstufen darf? Und wie erklärt man Patientinnen und Patienten, dass „mehr sehen“ nicht immer „mehr Gewissheit“ bedeutet, sondern zunächst oft „mehr Fragen“?
Transparenz statt Schock: Die Kunst des Gesprächs
Die eigentliche Magie – und Verantwortung – beginnt nach der Bildgebung, im Gespräch. Wenn Anna im Besprechungszimmer sitzt und der Radiologe oder ihre Lungenärztin die Ergebnisse erklärt, entscheidet sich, wie sie mit dem Wissen weiterlebt. Es macht einen Unterschied, ob jemand sagt: „Wir haben etwas Komisches gesehen, das könnte Krebs sein“, oder ob erklärt wird: „Wir haben eine kleine Auffälligkeit entdeckt, die in den meisten Fällen harmlos ist, aber wir möchten sie sicherheitshalber genauer anschauen.“
Gute Aufklärung bedeutet, die Balance zu halten zwischen Ehrlichkeit und Einordnung. Zwischen dem Ernst der Lage und der realistischen Wahrscheinlichkeit. Und vor allem: zwischen der Pflicht, nichts zu verschweigen, und der Verantwortung, nicht unnötig Angst zu schüren.
Was du selbst tun kannst: Mutige Fragen stellen
Wer zu einem Lungen-CT geht – ob aus Vorsorge oder wegen eines Verdachts – sitzt nicht passiv in diesem Prozess. Du hast das Recht, zu verstehen, was dort geschieht, und du darfst nachfragen. Nicht jedes Detail muss man kennen, aber ein paar Fragen können helfen, das Geschehen zu entmystifizieren und dir das Gefühl geben, aktiv beteiligt zu sein.
Zum Beispiel:
➡️ Was es über dich verrät, wenn du nach dem Essen den Stuhl zurückschiebst
➡️ Feste Häufchen, gesunder Darm: So bekommt Ihre Katze Top-Verdauung
➡️ Dieser 20-Euro-Power-Pant von Decathlon zaubert eine schlanke Taille
➡️ Im April nicht sofort mähen: Mit diesem Trick wird der Rasen dicht, moosfrei – und gut für Bienen
➡️ Genialer Haushalts-Trick: Mit diesem Spülmaschinen-Tab putzen Sie fünf Problemzonen blitzsauber
➡️ Bankgebühren schießen hoch: So prüfen Sie, ob Ihr Konto betroffen ist
➡️ China plant Luxus-Abenteuer in 1000 Metern Tiefe für Superreiche
- Wird mein Lungen-CT auch auf andere auffällige Strukturen (z.B. Lymphknoten, Nebennieren, Knochen) hin beurteilt?
- Wie häufig finden Sie Zufallsbefunde, die nichts mit der Lunge zu tun haben?
- Was bedeutet es konkret, wenn etwas „unklar“ aussieht?
- Welche weiteren Untersuchungen wären der nächste Schritt, falls ein Verdacht besteht?
- Wie schätzen Sie persönlich das Verhältnis von Nutzen und Risiko eines solchen CTs ein?
Niemand muss die Sprache der Radiologie fließend beherrschen, um ernst genommen zu werden. Was zählt, ist der Mut, die eigene Unsicherheit auszusprechen, und das Recht auf verständliche Antworten. Denn am Ende geht es nicht nur um Bilder, sondern um Entscheidungen, die dein Leben prägen können.
Zwischen Kontrollwunsch und Gelassenheit
Vielleicht kennst du das Gefühl, dass man am liebsten „alles einmal durchchecken“ lassen möchte – von Kopf bis Fuß, um sicher zu sein. Die moderne Bildgebung nährt diesen Wunsch: Wenn die Technik so viel sehen kann, warum nutzt man es nicht einfach dauerhaft zur Kontrolle?
Die Realität ist komplexer. Jede Untersuchung birgt auch Risiken – Strahlenbelastung, Fehlalarme, unnötige Eingriffe. Und nicht alles, was wir früh erkennen, lässt sich tatsächlich verhindern oder heilen. Die Kunst besteht darin, die sinnvollen Möglichkeiten zu nutzen, ohne sich in einer Spirale aus Dauerdiagnostik zu verlieren.
Ein Lungen-CT, das zufällig eine andere Krebserkrankung früh sichtbar macht, kann ein großes Geschenk sein. Aber es ist kein Garantieschein für absolute Sicherheit. Vielleicht ist das die schwierigste Wahrheit: In der Medizin wie im Leben bleibt immer ein Rest Unsicherheit, mit dem wir leben lernen müssen.
Zurück im Wartezimmer: Wenn die Bilder sprechen lernen
Als Annas Name endlich aufgerufen wird, fühlt sie diesen kurzen, stechenden Moment der Leere. In den Sekunden zwischen dem Öffnen der Tür und den ersten Worten der Ärztin hält die Welt den Atem an. In ihrem Kopf rauschen alle Möglichkeiten durcheinander: ein harmloser Befund, ein früher Warnhinweis, ein Schicksalsschlag.
Dieses Schweben zwischen Nichtwissen und Wissen ist schwer auszuhalten – und doch sind es genau diese Momente, in denen klar wird, wie sehr wir darauf vertrauen, dass die Medizin nicht nur sieht, sondern auch sorgfältig abwägt. Dass jemand auf der anderen Seite der Bilder sitzt, der nicht nur Pixel beurteilt, sondern Geschichten versteht.
Lungen-CTs zeigen heute mehr als je zuvor. Sie entlarven Lungenkrebs in einem Stadium, in dem er oft noch besiegbar ist. Sie werfen ein zufälliges Licht auf andere Tumoren, die sich heimlich in unserem Körper verbergen. Und sie erinnern uns daran, dass Diagnostik nicht nur schwarz-weiß ist, sondern ein weites Spektrum an Grautönen – aus denen wir mutige, informierte Entscheidungen formen müssen.
Vielleicht ist das größte Versprechen dieser Technik nicht die absolute Kontrolle, sondern die Chance auf einen früheren, bewussteren Umgang mit der eigenen Verletzlichkeit. Die Bilder erzählen ihre Geschichte – aber wie wir mit ihr weiterleben, bleibt unsere.
FAQ – Häufige Fragen zu Lungen-CT und versteckten Warnsignalen
Kann ein Lungen-CT alle Arten von Krebs erkennen?
Nein. Ein Lungen-CT zeigt vor allem Strukturen im Brustkorb und angrenzende Bereiche. Es kann Hinweise auf andere Tumoren geben (z.B. in Lymphknoten, Nebennieren, Leberoberkante, Knochen), erfasst aber nicht den ganzen Körper. Manche Krebsarten sind in frühen Stadien außerdem zu klein oder unauffällig, um im CT sichtbar zu sein.
Wie hoch ist die Strahlenbelastung bei einem Low-Dose-Lungen-CT?
Ein Low-Dose-Lungen-CT nutzt eine deutlich geringere Strahlendosis als ein herkömmliches diagnostisches CT. Die genaue Dosis hängt vom Gerät und der Einstellung ab, liegt aber in der Regel in einem Bereich, der für ausgewählte Vorsorgeuntersuchungen als vertretbar gilt. Der individuelle Nutzen-Risiko-Abgleich sollte immer mit der Ärztin oder dem Arzt besprochen werden.
Was bedeutet es, wenn im CT ein „Zufallsbefund“ entdeckt wird?
Ein Zufallsbefund ist eine Auffälligkeit, nach der ursprünglich nicht gezielt gesucht wurde. Er ist zunächst nur ein Hinweis, keine Diagnose. Meistens folgen weitere Untersuchungen (z.B. Ultraschall, MRT, Labor), um zu klären, ob es sich um etwas Harmloses oder um eine behandlungsbedürftige Erkrankung handelt.
Sollte ich mir wünschen, dass Radiologen immer „alles“ berichten?
Das klingt verlockend, kann aber auch zu Verunsicherung führen. Sehr kleine oder unspezifische Veränderungen sind häufig und meist harmlos. Wenn alles ohne Einordnung gemeldet würde, entstünde leicht eine Welle unnötiger Angst und Untersuchungen. Seriöse Radiologie folgt daher Leitlinien, die helfen, Wichtiges von Unwichtigem zu trennen – und dennoch nichts Gefährliches zu übersehen.
Ab wann macht ein Lungen-CT zur Vorsorge Sinn?
Empfohlen wird ein Low-Dose-Lungen-CT in einigen Ländern für Menschen mit hohem Lungenkrebsrisiko, etwa langjährige starke Raucherinnen und Raucher in einem bestimmten Altersbereich. Ob das auch für dich sinnvoll ist, hängt von deiner persönlichen Vorgeschichte und deinem Risikoprofil ab und sollte in einem ärztlichen Gespräch entschieden werden.
Kann ein unauffälliges Lungen-CT Krebs sicher ausschließen?
Nein. Ein unauffälliges CT senkt die Wahrscheinlichkeit, dass im untersuchten Bereich ein größerer oder typischer Tumor vorliegt, kann aber Krebs nirgendwo im Körper mit hundertprozentiger Sicherheit ausschließen. Symptome, die anhalten oder sich verstärken, sollten immer weiter abgeklärt werden – unabhängig von einem früheren, unauffälligen CT.
Wie gehe ich mit der Angst vor dem Ergebnis eines Lungen-CTs um?
Angst vor Ergebnissen ist völlig normal. Oft hilft es, vorab mit der behandelnden Ärztin über mögliche Szenarien zu sprechen und zu wissen, welche Schritte bei einem auffälligen Befund folgen würden. Manchmal kann es entlastend sein, eine vertraute Person zum Gespräch mitzunehmen. Und nicht zuletzt gilt: Früher erkannte Erkrankungen – auch wenn die Diagnose zunächst erschreckt – sind oft besser behandelbar als spät entdeckte.